特長について
整形外科は、運動器を構成する全ての組織と器官の疾病・外傷を対象とした診療を行う科で、取り扱う領域は脊椎・脊髄、骨盤、四肢と広範囲で全ての年齢層が対象のため、非常に社会的ニーズの高い分野です。今後、高齢化社会の加速、スポーツ障害、外傷等の増加ならびに労働災害や交通事故の多発に伴って需要は一層高まると見込まれています。運動機能を改善し、高いQOLを求める手助けを行っている診療科のため、医療従事者としてのやりがいや満足度も高いです。
当科の特色は整形外科疾患の中でも膝・肩・足関節、足部の外科治療およびスポーツ外傷・障害の治療や骨粗鬆症を中心とする骨代謝疾患の治療に精通した医師による専門診療を行っているところにあります。これまで肩関節の鏡視下手術の施行件数は多くの実績を有しており、2021年4月に人工膝関節の経験が豊富な医師が赴任し、2021年度は約300件、2022年度は400件の膝関節手術(そのうち約7割が人工膝関節手術)を行っています。患者さんは高松市内だけでなく、県内各地や他県からも広くご来院いただいております。
現在、4人体制で診療を行っております。2020年はコロナ禍で約600件に減少した手術件数も2021年は800件、2022年は約900件と回復してきました。
診察日は月曜日から金曜日の午前中です。午後は手術ならびに病棟業務や予約制の外来を行っています。初めて来院される患者さんは月曜日から金曜日の8:30から11:00までにお越しくださるようお願いいたします。
担当医師
副院長真柴 賛(ましば たすく)
- 出身大学
- 香川医科大学 / 平成3年卒
- 専門分野
-
- 整形外科一般
- 関節外科(膝・足)
- スポーツ整形
- 骨代謝
- 資格
-
- 医学博士(平成7年取得 香川医科大学)
- 日本整形外科学会認定整形外科専門医・指導医
- 日本骨粗鬆症学会認定骨粗鬆症認定医
- 日本スポーツ協会公認スポーツドクター
整形外科部長吉武 新悟(よしたけ しんご)
- 出身大学
- 香川医科大学 / 平成21年卒
- 専門分野
-
- 整形外科一般
- 肩関節
- 資格
-
- 医学博士(平成31年取得 香川大学医学部)
- 日本整形外科学会認定整形外科専門医・指導医
- 日本骨粗鬆症学会認定骨粗鬆症認定医
- 日本整形外科学会認定スポーツ医
整形外科部長福岡 達郎(ふくおか たつお)
- 出身大学
- 島根大学 / 平成24年卒
- 専門分野
- 整形外科一般
- 資格
-
- 日本整形外科学会認定整形外科専門医
- 日本整形外科学会認定スポーツ医
- 日本スポーツ協会公認スポーツドクター
- IOC Diploma in Sports Medicine
- 麻酔科標榜医
整形外科医長矢田 俊介(やだ しゅんすけ)
- 出身大学
- 香川大学 / 平成28年卒
- 専門分野
- 整形外科一般
- 資格
- 日本整形外科学会認定整形外科専門医
主な対応疾患
- 膝関節
- 慢性疾患:変形性膝関節症、特発性膝骨壊死、関節リウマチなど
- スポーツ外傷・障害:膝靱帯損傷、半月板損傷、関節軟骨損傷、膝蓋骨脱臼、離断性骨軟骨炎など
- 肩関節
- 慢性疾患:変形性肩関節症、関節リウマチ、肩関節周囲炎、インピンジメント症候群、石灰沈着性腱炎、肩腱板断裂など
- スポーツ外傷・障害:反復性肩関節脱臼、肩関節不安定症、投球障害肩、肩鎖関節脱臼など
- 足関節、足部
- 慢性疾患:変形性足関節症、関節リウマチ、外反母趾など
- スポーツ外傷・障害:外側靱帯損傷、アキレス腱断裂、距骨滑車骨軟骨障害、有痛性三角骨障害など
基本的な治療方針
- 当科では科学的な根拠に基づいた治療を行います。
- 慢性疾患で進行期が早期の場合や症状が軽い方は基本的に薬物療法などの保存治療を行い、病状が進行している方には手術治療をご提案しています。また、病状がそれほど進行していなくても、一定期間の保存治療に抵抗して症状が持続し、治る見込みが乏しい場合は手術治療をご提案しています。
- スポーツ外傷は損傷部位によって方針が異なりますが、靱帯損傷など初回受傷であっても手術治療が望ましい場合が少なくありませんので、正しい診断と治療選択のために精査をします。
下肢関節外科の主要な手術
※実際の手術写真が出ますので、苦手な方は閲覧をお控えください。
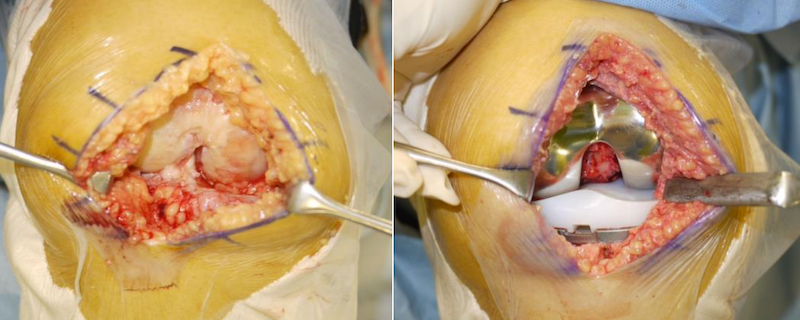
人工膝関節置換術
当院で最も件数が多い手術で、変形性膝関節症や関節リウマチ、膝骨壊死に対して行われます。膝関節の障害の程度に応じて様々なタイプの人工膝関節を使い分けますが、当院の基本的な考えとして、残存している関節構造、機能はできるだけ有効活用します。
膝関節の表面全てを置換する人工膝関節全置換術(Total Knee Arthroplasty; TKA)は現在我が国で年間10万件ほど行われている標準的な手術です。TKAはどんなに強い変形でも変形を矯正して脚をまっすぐにできますし、曲がって伸びない膝も伸ばすことが出来るという利点があります。成績も安定しており30年程度の高い耐久性が見込まれますが、手術侵襲は比較的大きく合併症の可能性がやや高いことと、正座が期待できるほど曲がるわけではないこと、変形が軽度の方に施行しますと手術をすることで痛みや違和感が残存することなどが注意点として存在します。特に合併症は起こしてしまうと膝の機能だけで無く生命予後をもおびやかす深刻なものも存在しますので、合併症を起こさないことが最も重要です。そのため当院では手術時間を短くすることを心がけています。外科医の業界では手術時間短縮は最大の防御であると言われますが、短い手術は合併症防止に直結しますので、手術操作をできるだけシンプルにして必要なことだけを最低限の侵襲で行うことを基本コンセプトとしています。最近では正確なインプラント設置に有用とされるナビゲーションやロボット支援手術もメーカーや病院の宣伝に使用されていることが多いですが、時間や費用がかかるだけでなく、余計な侵襲が加わることもありますので、外科医に正確な設置ができる技量があれば必要性は乏しいと考えています。
人工膝関節による脚の変形矯正
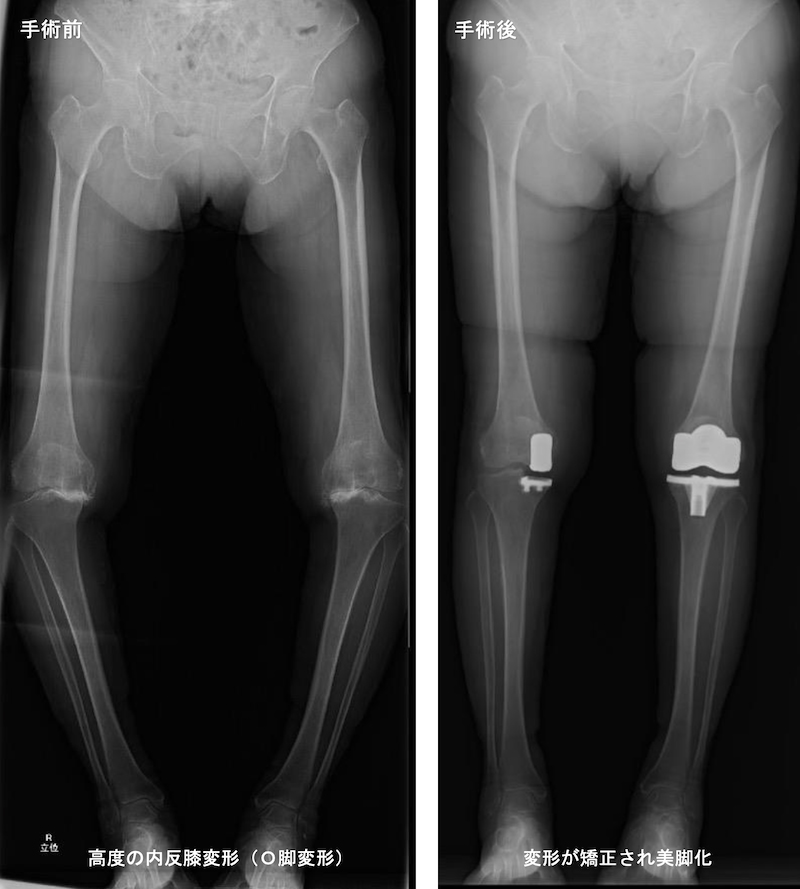
通常の人工膝関節全置換術(TKA)

金属アレルギー対応常の人工膝関節全置換術(TKA)
最近ではチタンコーティングの技術が進歩し金属アレルギー対応インプラントも使用可能になりましたので、金属アレルギーを有する患者さんに対しても不安無くインプラント設置が可能となっております。
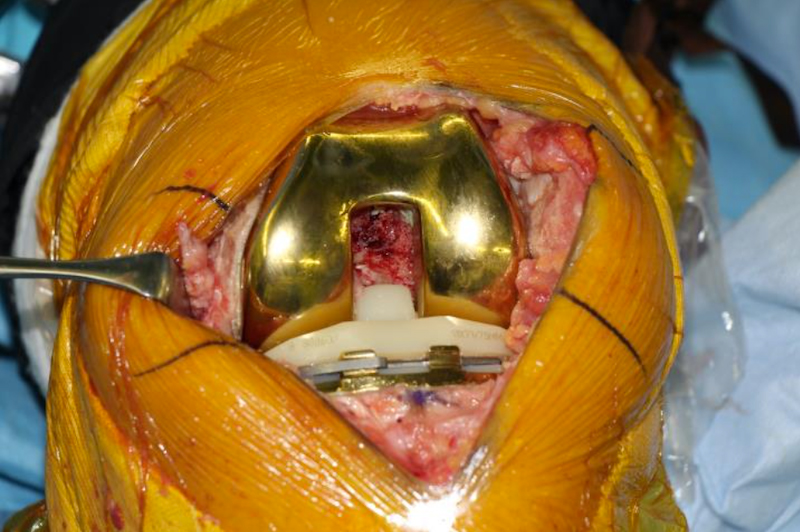
両十字靭帯温存型人工膝関節全置換術(BCRTKA)
当院ではTKAの成績や患者さんの満足度を更に高めるための試みとして、膝の十字靱帯が正常に残っている患者さんに対しては前十字靱帯と後十字靱帯のどちらも温存する両十字靱帯温存型TKA(Bi-Cruciate Retaining TKA; BCRTKA)を行っています。十字靱帯は膝の中心に存在しねじれ運動の軸になる靱帯で深部感覚の神経線維が豊富であるため、これを温存することで自然な膝の動きや感覚が術後も残ることを期待しています。BCRTKAは通常のTKAと比較して手術操作が複雑で難易度も高いため、使用するためには専門研修を受けることが義務づけられていますが、当院はその専門研修の指導資格を得ています。
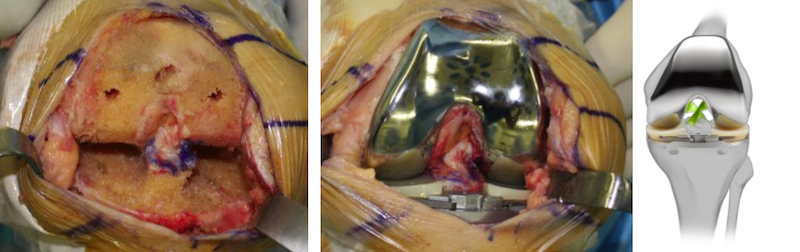
人工膝関節単顆置換術(UKA)
膝関節の内側あるいは外側のみを部分的に表面置換する人工膝関節単顆置換術(Unicompartmental Knee Arthroplasty: UKA)は障害が膝の一部分に限局した変形性膝関節症や骨壊死に対して行われますが、当院の人工膝関節の中では最も件数の多い手術になります。UKAのインプラントのボリュームはTKAの4分の1から5分の1程度しかありませんので手術侵襲が小さく、TKAよりも更に短時間手術となります。術後の回復が早いのも特徴で、通常手術翌日には歩行練習を開始します。UKAは十字靱帯などの関節内の健常部分を温存して有効活用できるので、TKAより違和感が少なく術後の膝の曲がりも良好で患者さんの満足度が高いことが多いです。以前は部品自体が小さいUKAはインプラントの短寿命が危惧され、活動性の低い高齢者に施行症例を限定すべきだという意見もありましたが、現在ではインプラントの部品自体も洗練されて長寿命化していることと、実は若い患者さんほど早期の社会復帰を希望される方が多いことから、UKAを選択される患者さんは明らかに増加しています。ただし、UKAは施行症例の選択を誤ったり、インプラント設置が不良だと術後の膝機能が損なわれるだけでなく、耐久性も低下しますので、術後長期にわたる良好な膝機能獲得のためには正しい手術適応の遵守と正確なインプラント設置が必要不可欠となります。当院はUKAを学びたい関節外科医にとってインプラントメーカーの指定する見学施設の役割も務めておりますし、2000例を超えるUKAの施行経験に裏付けられたノウハウの蓄積がありますので、本手術の適応となる患者さんには自信をもってお勧めできます。
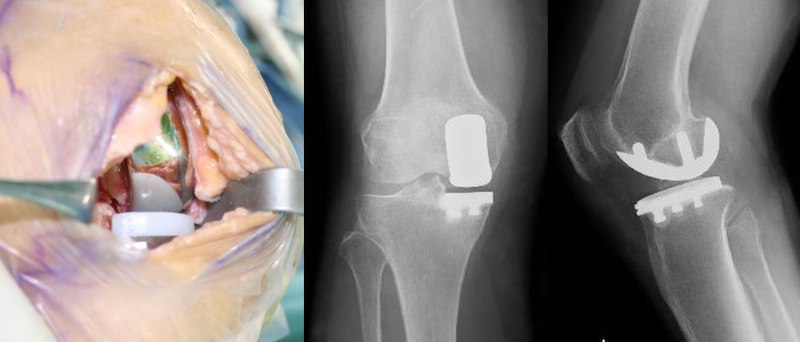
高位脛骨骨切り術
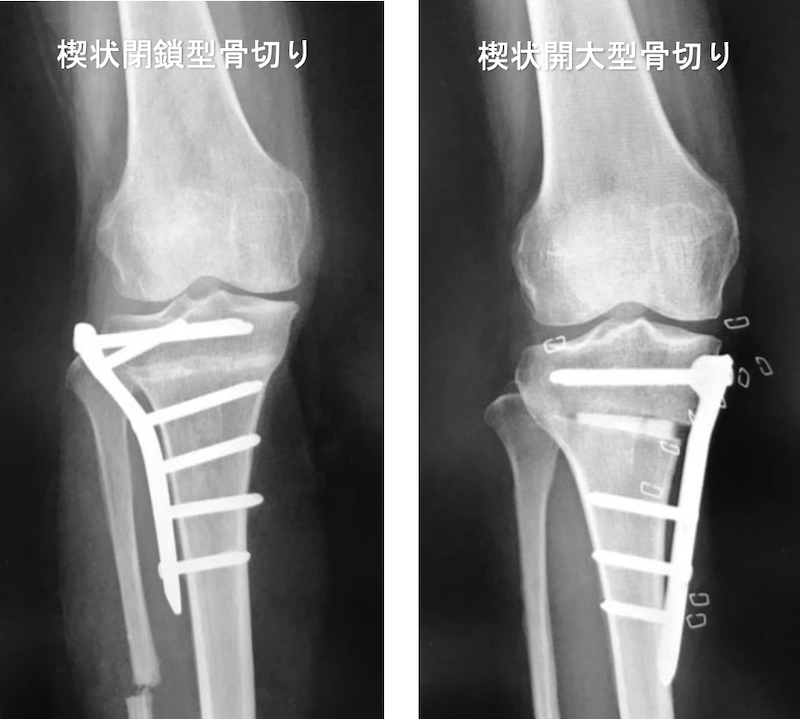
膝関節の内側が傷害されていてそれほど病期の進行していない変形性膝関節症や膝骨壊死に対して行われる手術で、当院では概ね70歳以下の患者さんに提案させていただいております。膝の内反変形(O脚)を骨切りして軽度の外反膝(X脚)に矯正することによって内側に偏在する荷重を外側に移し、内側の疼痛を改善し、将来的な変形性関節症の進行を防止する手術です。骨切りの矯正角度によって骨切りの方法が異なり、矯正角度が8°程度以内なら楔状開大骨切りを行い、更に強い矯正が必要なら楔状閉鎖骨切りを行います。膝関節内にインプラントなどの異物が入らないので正座が出来ているような膝可動域が良好な症例や、術後に高度のスポーツ活動を希望する症例に対してお勧めしやすい利点があります。その一方で、骨切り部位の固定金具が進化して以前よりは早くなったものの、どうしても骨癒合に時間がかかるため人工膝関節と比べるとどうしても術後の入院は1ヵ月程度と長くなりがちです。また、膝関節の隙間が無くなって骨同士が擦れてしまっているような病期がかなり進行した症例には術後の長期的な除痛効果が十分でないことがあるため、確実性を求める方にはUKAなどの人工膝関節をお勧めさせていただいております。術後の外観はやや外反(X脚)となります。したがって、元々両膝が内反(O脚)の方は、片膝だけを骨切りすると、左右の見た目の違いが気になることもありますので、過度の矯正によって術後の外反膝変形が強くならないように注意する必要があります。
自家骨軟骨柱移植術(モザイクプラスティー)
一般的には関節軟骨の欠損が4cm2以下に限局している症例に適応となります。膝関節内の荷重に影響しない健常関節軟骨を円形のノミを用いてくりぬいて病巣部に移植する手術です。手術侵襲自体は大きくありませんが、移植した骨軟骨柱が骨癒合して生着するまで十分荷重できないため、術後6週間ほど松葉杖歩行が必要となります。

鏡視下半月板切除術、縫合術
膝関節内の軟骨のクッションである半月板は運動や体重増加によって過度の荷重が加わったり、加齢による疲労現象で断裂を来すことがあります。断裂の形態によって治療法は異なりますが、半月板を切除するとクッションが減って将来的な変形性関節症が起こってきます。若齢者ではなるべく半月板を温存するため縫合術をおこなうことが多いですが、一度断裂した半月板は元通りの強度にならないことも多く、時々再断裂を来すことがあります。中高齢者の加齢に伴う半月板損傷は半月板自体の治癒能力自体が低下していることが多いため、縫合術では無く部分切除術が選択されることが多くなります。このため、将来的な変形性膝関節症の防止のため高位脛骨骨切り術と併用されることも少なくありません。
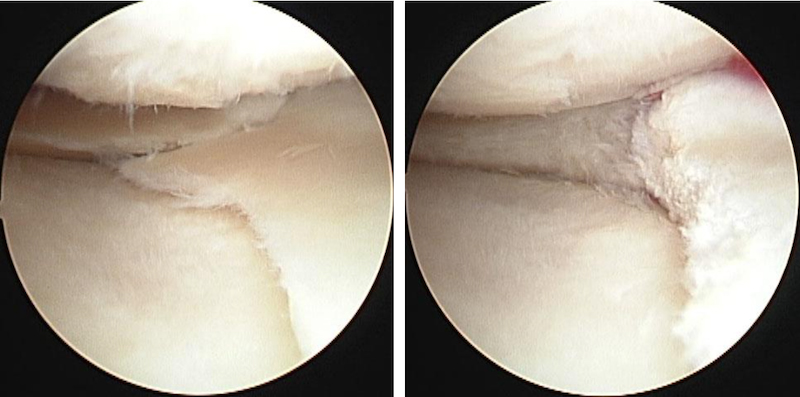
鏡視下半月板縫合術
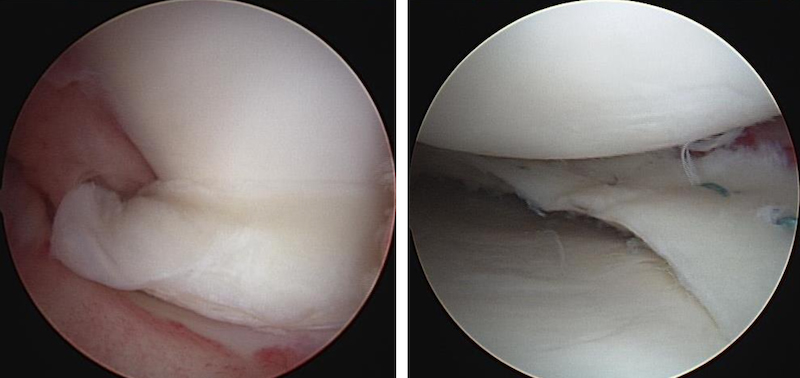
鏡視下半月板切除術
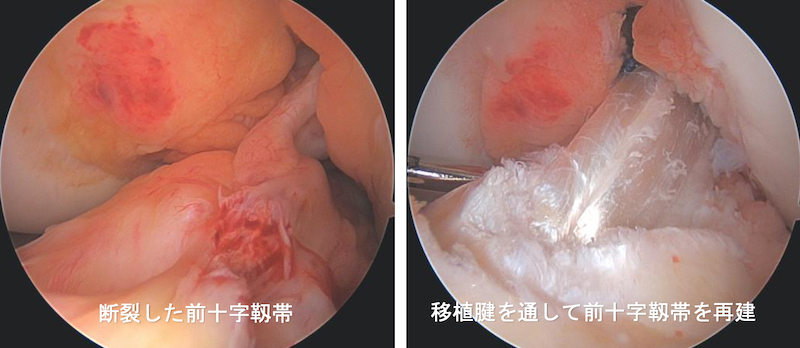
鏡視下前十字靱帯(ACL)再建術
前十字靱帯(Anterior Cruciate Ligament; ACL)損傷は、スポーツ活動中の急激な方向転換やジャンプの着地の際に膝をねじって受傷することが多く、症状としては、”ボキッ”という靱帯の断裂音とともに著明な腫れ(関節血腫)や痛みが生じます。骨折ほど痛くないため整形外科を受診せずに放置したり、受診しても初期診察で見逃される場合もありますが、断裂が放置されると膝関節の不安定性が残るため、二次的な半月板損傷や関節軟骨損傷を来たし、数年で徐々に変形性膝関節症に移行してしまいます。
保存療法の成績は概ね不良であり、手術で断裂した靱帯を作り直す前十字靱帯再建術が一般的な治療法になります。手術は関節鏡視下に行いますので、傷口は移植腱を採取する部位に4cm程度と数カ所1〜2cm以内の小さな皮膚切開を加えるだけです。移植腱はハムストリング(膝の屈筋群)を用いることが多く、前十字靱帯の付着部に関節鏡で骨トンネルを作成し、4重折りにして太くした移植腱を通して固定します。
手術後は可動域訓練や筋力訓練などはもちろんのこと、再受傷防止のためのリハビリテーションが非常に大事になります。スポーツ活動の復帰は筋力の回復具合にもよりますが、半年から1年かかります。
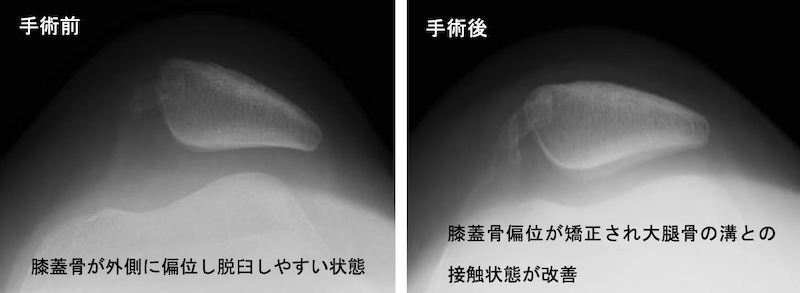
内側膝蓋大腿靱帯(MPFL)再建術
膝蓋骨(お皿の骨)が大腿骨(太ももの骨)から外側に外れてしまう状態を膝蓋骨脱臼といいます。膝蓋骨が外側に外れた際に、膝蓋骨を内側に引き留める役割をしていた内側膝蓋大腿靱帯(Medial Patello-Femoral Ligament; MPFL)が切れてしまい、膝蓋骨が外側に傾いて不安定になったり(膝蓋骨亜脱臼)、脱臼を繰り返す様になってしまいます(反復性膝蓋骨脱臼)。このように膝蓋骨が外側に偏位しやすい状態では、関節軟骨が早くすり減ってしまうため、膝蓋骨を内側に引き留めるために切れてしまったMPFLを作り直す手術(MPFL再建術)が必要になります。
手術の再建材料はACL再建術と同様にハムストリング腱を用います。MPFLの大腿骨と膝蓋骨の付着部にトンネルを作成し、移植腱を通して固定します。
手術後は比較的早期から可動域訓練、歩行訓練を開始し、スポーツ復帰は術後3〜6ヵ月と見込まれます。
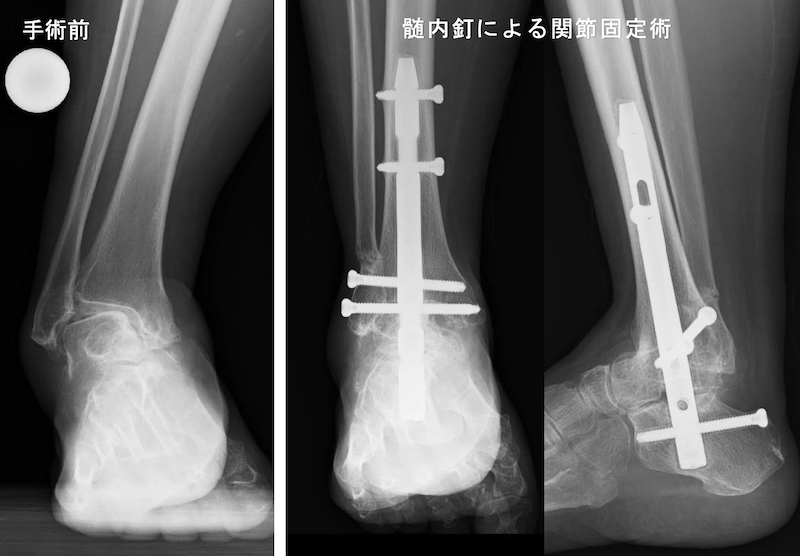
人工足関節置換術
人工膝関節や人工股関節と比べて足関節の人工関節は耐久性に不安があると考えられていましたが、最近では正しい手術適応と正確な手術手技の普及によって長期成績も期待できるようになったため全国的に施行件数が増えてきています。傷んだ関節の表面を切り取り金属と強化プラスチックでセメント固定して置換する手術です。足関節の末期変形性関節症や関節リウマチによる関節炎に対して行われますが、これまで主に行われていた足関節固定術と比較して足関節の動きを残したまま痛みを取ることができるメリットがあります。人工関節を支える周りの骨の骨質によって手術後のリハビリ期間が異なりますので、入院期間は3週間から6週間と個人差があります。
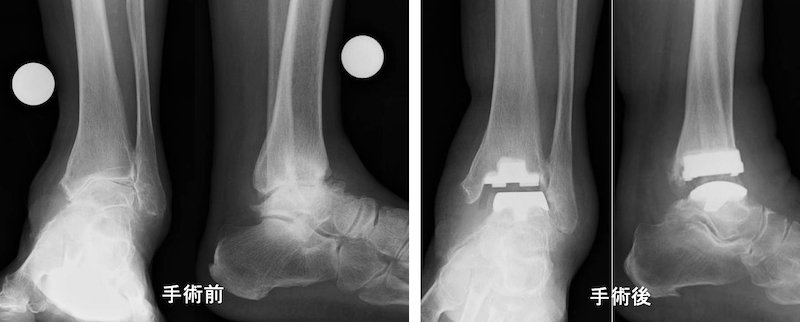
脛骨遠位骨切り術
足関節が内反して内側の関節面が障害された変形性足関節症に対して行われます。変形を矯正し内側にかかる荷重を分散することで疼痛を軽減させ、今後の変形進行を防止することができますので、比較的若く、活動性が高い方に行うことが多い手術です。人工物を関節内に入れないため、術前の足関節の動きが術後も維持されます。適応は変形が軽度で関節内のすり減りが内側のみに限られている症例に限られ、高度の変形性足関節症には対応していません。骨の癒合を確認しながら徐々に体重がかけていくため、入院期間は1.5〜2ヵ月必要となります。
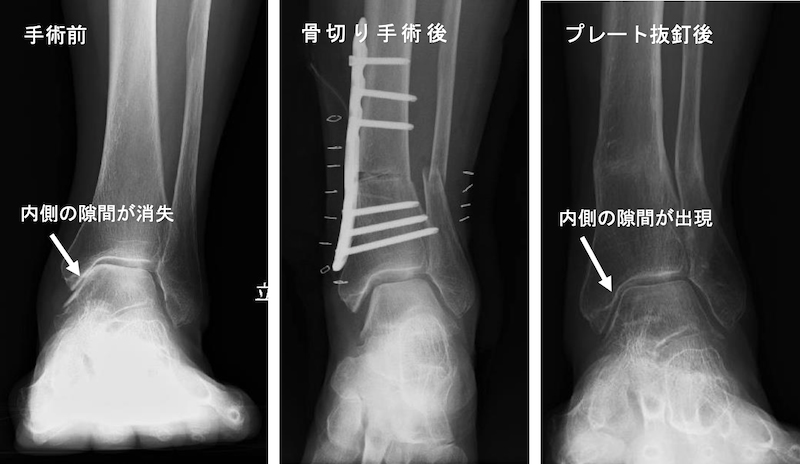
足関節固定術
高度の変形を伴う変形性足関節症や関節リウマチで、若齢者や人工足関節置換術が適応にならない症例に対して行われます。確実な除痛と変形の矯正が可能ですが、関節の動きは制限されます。こちらの手術も骨の癒合を確認しながら徐々に体重がかけていくため、入院期間は1.5〜2ヵ月必要となります。
足関節の関節鏡視下手術
距骨滑車骨軟骨障害(離断性骨軟骨炎)や足関節後方インピンジメント症候群(有痛性三角骨障害)といったスポーツ障害に対しては関節鏡視下に手術を行うことで手術侵襲を減らし、早期のスポーツ復帰を目指します。
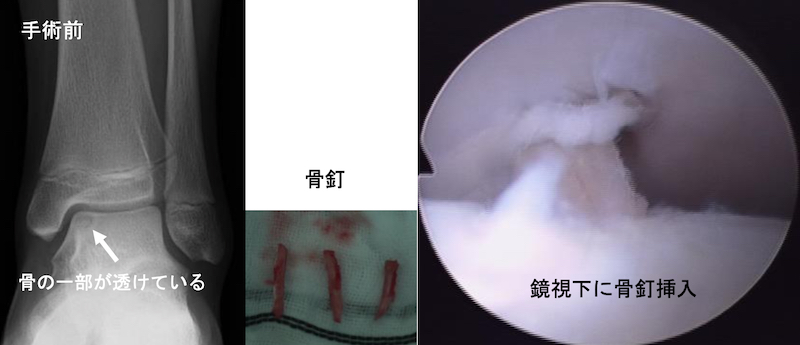
距骨滑車骨軟骨障害の多くはは内がえし・底屈により距骨滑車内側面が脛骨天蓋面と衝突して骨軟骨骨折を生じたもので、骨軟骨片の血行が途絶え骨癒合しにくい壊死性病変です。多くの場合受傷後の期間が長く経過しているため、骨釘固定術や骨軟骨柱移植術などの手術治療が必要になることが少なくありません。入院期間は1〜2週間と短期間ですが、手術後1.5〜2ヵ月間は松葉杖による荷重制限が必要になります。
距骨滑車骨軟骨障害に対する鏡視下骨釘固定術
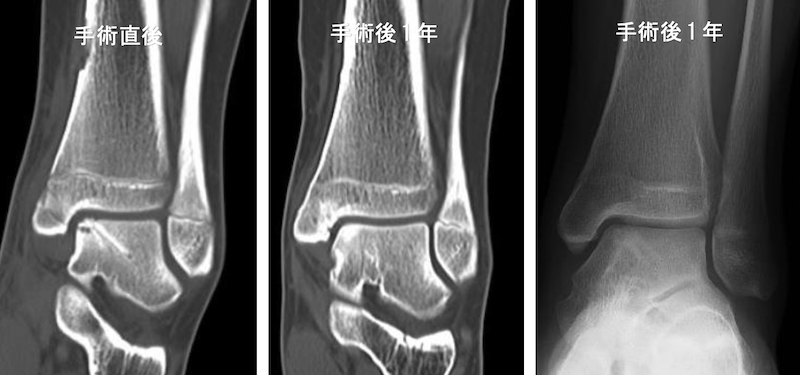
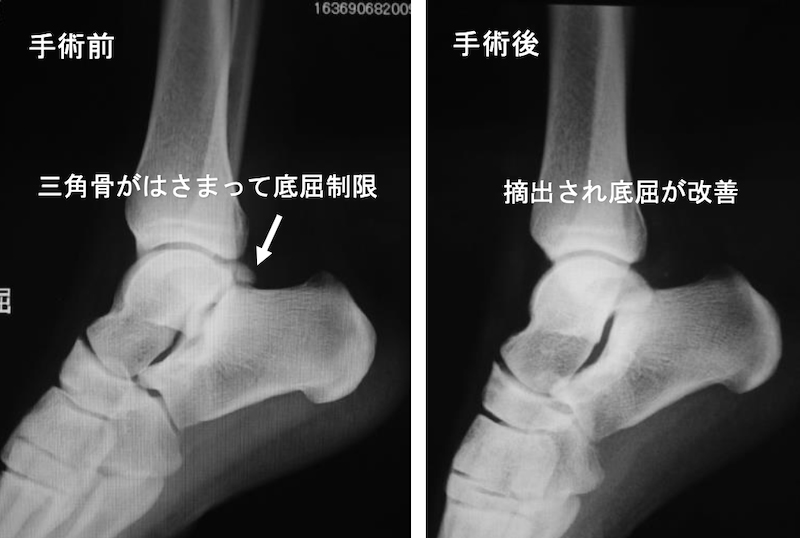
足関節後方インピンジメント症候群は距骨後方の余剰骨である三角骨や距骨後突起が足関節の底屈時に脛骨と踵骨との間に挟まれて炎症が慢性化するスポーツ障害です。ジャンプを繰り返すスポーツやバレエダンサーに多く、長期経過例や保存治療が効かない症例には関節鏡視下に挟まれる骨片を摘出します。手術翌日には荷重歩行を開始し、入院期間は1週間程度です。
鏡視下三角骨摘出手術
外反母趾手術
外反母趾は母趾が小趾側にくの字に曲がっている状態で、靴を履くと機械的な刺激で炎症やタコを生じて頑固な痛みが続きます。装具などの保存療法は一時的な効果しか無いことが多く、装着をずっと継続することも困難です。このため、外反母趾変形が高度であれば根治が期待できる手術治療が推奨されます。
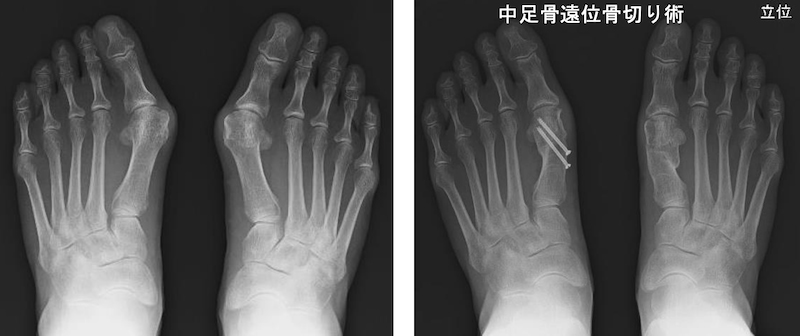
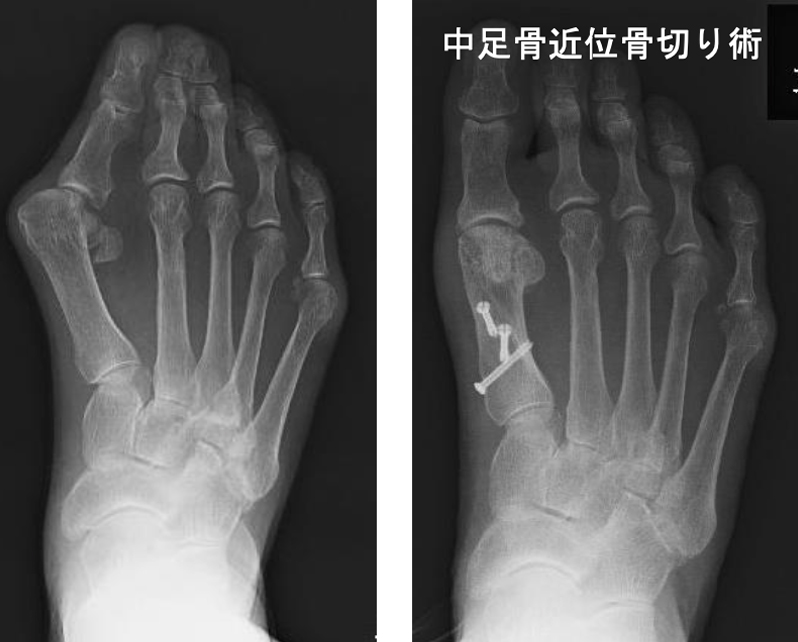
外反母趾の手術は非常に種類が多いことで有名ですが、当院では中足骨の骨切り術で変形を矯正する手術法を行っています。変形の程度によって手術方法は異なりますが、いずれの方法も術後6週から8週間で骨切り部の骨癒合が得られますので、それまでは踵での荷重歩行が必要となります。
外反母趾に対する中足骨骨切り術
手術実績
| 2020年 | 2021年 | 2022年 | |
| 手・肘・関節 | 141 | 143 | 137 |
| 肩関節 | 145 | 129 | 100 |
| 膝関節 | 30 | 233 | 364 |
| 大腿骨頸部骨折 | 54 | 57 | 62 |
| 上肢骨折 | 83 | 98 | 113 |
| 下肢骨折 | 45 | 44 | 50 |
各年1月~12月の1年間で集計
メディア掲載情報
令和3年9月5日と12日の四国新聞に副院長真柴医師が紹介されました。
変形性膝関節症や人工膝関節置換術についての記事が掲載されました。